Thema im Fokus
Verschiedene Krankheitserreger und die Wirkung von Impfstoffen
Grafik: Sisters of Design
Infektionskrankheiten werden durch Krankheitserreger wie Viren, Bakterien, Pilze oder Parasiten verursacht. Impfstoffe gibt es vor allem gegen Krankheiten, die von Bakterien oder Viren ausgelöst werden. Viren verursachen zum Beispiel Kinderlähmung, Masern, Röteln oder Hepatitis. Durch Bakterien entstehen Diphtherie und Tetanus. Gegen diese Krankheiten sind in Deutschland viele Menschen geimpft. Auch weltweit zählen Impfungen zur grundlegenden Gesundheitsvorsorge.
Forscherinnen und Forscher versuchen, gegen gefährliche Krankheitserreger Impfungen zu entwickeln. Ob dies gelingt, hängt nicht zuletzt von den Eigenschaften des Erregers ab. Parasiten, wie zum Beispiel der Erreger der Malaria (Plasmodium), tricksen das menschliche Immunsystem aus. Der Einzeller ist hochkomplex aufgebaut und kann sich immer wieder an den menschlichen Wirt anpassen, sobald er durch Medikamente oder Impfstoffkandidaten unter Druck gerät. So gibt es bislang lediglich eine zugelassene Impfung gegen Malaria (Mosquirix), deren Schutzwirkung begrenzt ist. Auch das HI-Virus, das die Immunschwächekrankheit Aids auslösen kann, ist sehr anpassungsfähig und variabel. Diese Eigenschaften erschweren die Entwicklung eines Impfstoffes. Gegen Krankheiten wie Poliomyelitis (Kinderlähmung), Masern oder Tetanus konnten hingegen geeignete Impfstoffe entwickelt werden. Im Fall der Tuberkulose wiederum wird intensiv an verbesserten Impfstoffen gearbeitet, da der verfügbare Impfstoff keine gute Wirkung gegen die Lungentuberkulose zeigt.
„Bei chronischen Krankheitsbildern muss der Impfstoff besser sein als die natürliche Immunität.“
„Warum es keinen Impfstoff bei HIV gibt, liegt daran, dass das Virus hochvariabel ist.“
„Was wir hier brauchen, ist ein neuer Impfstoff.“
Wie wirkt eine Impfung im Körper?
Impfstoffe schützen vor Infektionskrankheiten, indem sie das Immunsystem auf einen Erreger vorbereiten. Der Impfstoff täuscht eine tatsächliche Infektion vor, indem er das Virus oder das Bakterium imitiert. Abhängig von Art und Qualität des Impfstoffs reagiert das Immunsystem ähnlich wie bei einer tatsächlichen Infektion: Es beginnt Antikörper und Immunzellen zu produzieren. Kommt man nach der Impfung in Kontakt mit dem Krankheitserreger, erkennt ihn das Immunsystem. Die körpereigenen Abwehrmechanismen werden jetzt schnell und gezielt aktiviert.
Allerdings gibt es Unterschiede, wie Impfungen wirken. Die meisten bisher zugelassenen Impfstoffe bewirken hohe Antikörpertiter, das heißt einen hohen Spiegel an Antikörpern, die Krankheitserreger neutralisieren. Viren etwa können durch Antikörper abgefangen werden und dadurch nicht mehr in die Zellen des Körpers eindringen. Eine Infektion wird vermieden und die Wahrscheinlichkeit, weitere Personen anzustecken, verringert sich. Bei bestimmten Impfstoffen gelingt es den Viren jedoch, trotz Impfung in die Körperzellen einzudringen und sich zu vermehren. Dann sind zwar häufig Symptome zu beobachten, doch fallen diese aufgrund des trainierten Immunsystems leichter aus. Im Ergebnis nimmt die Krankheit einen vergleichsweise milden Verlauf. Geimpfte Personen können in diesen Fällen das Virus weitertragen. Wie infektiös Geimpfte tatsächlich sind, hängt unter anderem vom Impfstoff und den Eigenschaften des Virus ab.
„Am einfachsten ist es, wenn wir gegen den Giftstoff eines Erregers impfen.“
Den Erreger für Fresszellen schmackhaft machen oder Körperzellen abtöten.
Grundsätzlich werden drei Typen von Impfstoffen unterschieden: Totimpfstoffe, Lebendimpfstoffe und nukleinsäurebasierte Impfstoffe. Bei Totimpfstoffen werden abgetötete Erreger oder Bruchstücke davon verabreicht. Diese reichen aus, um das Immunsystem zu aktivieren. Solche Impfungen müssen aufgefrischt werden, da der Körper kein immunologisches Gedächtnis bildet. Bei Lebendimpfstoffen werden dem Körper abgeschwächte Erreger verabreicht, zum Beispiel Viren, die die Krankheit nicht mehr hervorrufen können. Das Immunsystem erkennt sie dennoch als Eindringlinge und entwickelt Abwehrstrategien. Der Körper bildet außerdem Gedächtniszellen, die bei einem erneuten Eindringen den Erreger erkennen und bereits wissen, wie sie ihn bekämpfen müssen. Eine Impfung mit Lebendimpfstoffen wie die Masernimpfung wirkt deshalb meist ein Leben lang.
Genetische Information als Basis für neuartige Impfstoffe
Seit einigen Jahren ist ein weiterer Typ von Impfungen grundlegend erforscht: nukleinsäurebasierte Impfstoffe. Das Neue dieser Impfstoffe gegenüber der Impfung mit konventionellen Tot- oder Lebendimpfstoffen ist, dass keine Erreger oder Erregerbestandteile geimpft werden, die unmittelbar eine Immunreaktion auslösen. Stattdessen beruhen sie auf genetischen Informationen der Erreger. Zu dieser neuen Impfstoff-Kategorie gehören mRNA- und DNA-Impfstoffe sowie Vektorimpfstoffe.
Bei mRNA- und DNA-Impfstoffen wird der unmittelbare „Bauplan“ für Komponenten des Erregers (messenger oder Boten-Ribonukleinsäure, mRNA) beziehungsweise der diesem Bauplan zugrundeliegende Träger der Erbinformation (Desoxyribonukleinsäure, DNA) in die Zelle eingebracht. Die Zelle produziert nach diesem „Bauplan“ ein Eiweiß (Protein) des Erregers, welches dann die Immunantwort auslöst. Das Immunsystem produziert dabei lösliche Abwehrstoffe, die Antikörper, und bildet spezifische T-Zellen, die jeweils gegen das Erregereiweiß gerichtet sind. Kommt eine geimpfte Person später mit dem Erreger in Kontakt, erkennt das Immunsystem diesen anhand seiner Merkmale und kann ihn bekämpfen. Mehrere mRNA-Impfstoffe wurden erstmals im Jahr 2020 gegen COVID-19 zugelassen. Ein Einbau der mRNA in das menschliche Genom ist ausgeschlossen, da die Umwandlung von RNA in DNA in menschlichen Zellen nicht möglich ist.
Bei Vektorimpfstoffen werden sogenannte Genfähren (Vektoren) als „Transportmittel“ genutzt. Diese gentechnisch veränderten Viren schleusen das Gen, das heißt die DNA für die jeweilige Erregerkomponente in die Zellen. Nach bisherigem Erkenntnisstand sind die für die Impfungen benutzten viralen Vektoren für den Menschen harmlos und können keine Erkrankung verursachen. Vektorimpfstoffe werden gegen Denguefieber und Ebolafieber eingesetzt.
„Eine RNA kann man sehr schnell neu herstellen.“
Herausforderung durch Mutationen
Eine Herausforderung bei der Bekämpfung von Infektionskrankheiten sind Mutationen, mit denen sich der Erreger durch die Veränderung seines Erbgutes und seiner Eigenschaften an den Wirtsorganismus anpasst. Somit kann das Immunsystem den Erreger nicht wiedererkennen und die Immunantwort bleibt aus. Für die Forschung bedeutet das, dass gegebenenfalls auch der Impfstoff angepasst werden muss. Dies geschieht zum Beispiel alljährlich bei der Grippeimpfung. Influenza-Viren sind sehr wandlungsfähig. Die entsprechenden Daten über die Eigenschaften der global zirkulierenden Varianten sammelt die Weltgesundheitsorganisation (WHO) und stellt sie allen Ländern zur Verfügung.
„Eine Mutation ist problematisch, wenn der Erreger dadurch der Abwehr entweicht.“
Ein Trick der Grippe-Erreger: Sie können Erbgut-Teile miteinander austauschen.
Selbstschutz und Gemeinschaftsschutz
Eine Impfung schützt zunächst die geimpfte Person vor Infektion und Krankheit. Sobald sich eine Vielzahl von Menschen impfen lässt, trägt jede einzelne Impfung zugleich zum Schutz anderer bei. So sind unter anderem chronisch Kranke oder Patientinnen und Patienten nach einer Organtransplantation darauf angewiesen, dass das Risiko einer Ansteckung für sie gesenkt wird, da sie sich nicht selbst impfen lassen können oder nach einer Impfung keinen ausreichenden Immunschutz aufbauen.
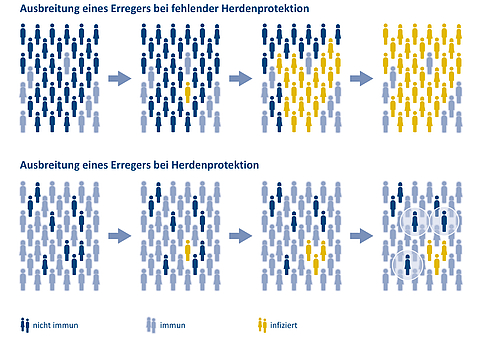
Durch Impfungen kann Herdenimmunität beziehungsweise Herdenprotektion erreicht werden, die ein wichtiger Aspekt des Gemeinschaftsschutzes ist. Ziel ist es, dass sich der Krankheitserreger nicht weiter ausbreitet, da bereits genügend Menschen immun sind – entweder, weil sie geimpft sind oder die Krankheit bereits überstanden haben. Wenn dies für einen Großteil der Bevölkerung zutrifft, ist die Herdenprotektion wirksam. Hier variieren die Prozentquoten je nach Erreger und dessen Eigenschaften: Reicht es bei Diphtherie etwa, wenn über 80 Prozent der Bevölkerung immun sind, wirkt der Gemeinschaftsschutz bei Masern erst bei einer Quote von etwa 95 Prozent.
Abbildung 1: Schematische Darstellung der Ausbreitung eines Erregers ohne und mit Herdenimmunität bzw. Herdenprotektion in der Bevölkerung. Erst, wenn der überwiegende Teil der Bevölkerung immun gegen einen Erreger ist, sind auch Menschen, die sich nicht impfen lassen können, durch die Geimpften in ihrer Umgebung geschützt. Wenn der Anteil der Immunität in der Bevölkerung hingegen zu gering ist, kann sich der Erreger leichter verbreiten. Quelle: BZgA | Gestaltung: Emde Grafik
Schwierig wird es, wenn nicht klar ist, ob ein Impfstoff auch Ansteckungen verhindern kann, das heißt, inwieweit Geimpfte sich weiterhin infizieren oder einen Krankheitserreger übertragen können. Verbreiten auch geimpfte Personen einen Erreger, kann sich über eine Durchimpfung der Bevölkerung kein Schutz für Ungeimpfte ausbilden.
Erfolge gegen Infektionskrankheiten
Es gibt bislang eine Krankheit des Menschen, die durch Impfungen vollständig ausgerottet werden konnte: Die durch Variolaviren übertragenen Pocken. Die letzte große Epidemie brach in Deutschland um 1870 aus, damals starben etwa 170.000 Menschen. Im Kampf gegen die Pocken wurde um 1800 in England erstmals ein Impfstoff im engeren Sinn des Wortes klinisch eingesetzt. Der Landarzt Edward Jenner beobachtete, dass Menschen nach einer Infektion mit Kuhpocken bei einer späteren Infektion mit Menschenpocken nicht oder nur leicht erkrankten. Entsprechend übertrug er Gewebematerial aus Kuhpockenläsionen auf Menschen. In der Folgezeit wurden Impfstoffe entwickelt, die die isolierten Kuhpockenviren (Vaccinia-Viren) enthielten. 1967 führte die Weltgesundheitsorganisation (WHO) die weltweite Impfpflicht gegen Pocken ein, 1980 wurden das Virus und die Pocken offiziell für ausgerottet erklärt.
Weltweit ebenfalls so gut wie ausgerottet ist die Kinderlähmung. Die letzte Erkrankung in Deutschland wurde 1990 registriert. Europa wird von der WHO als poliofrei bezeichnet, hier wurden nach 1992 keine Fälle mehr gemeldet. Polioviren kommen allerdings noch immer in Pakistan und Afghanistan vor und könnten sich von dort auch wieder in andere Regionen ausbreiten. Deshalb wird weiterhin gegen Poliomyelitis geimpft. Auch die Masern, eine der ansteckendsten Krankheiten überhaupt, sind durch Impfungen in vielen Regionen der Welt zurückgegangen. Dank einer hohen Impfrate sind in Deutschland die Fallzahlen auch bei Wundstarrkrampf (Tetanus) sehr niedrig. In Entwicklungsländern erkranken jedoch weiterhin viele Menschen an Tetanus.
„Die Pocken wurden ausgerottet und auch Polio ist ein beeindruckendes Beispiel.“